长期只能靠使用安眠药入睡,对身体有什么严重伤害?
注:本文内容比较长,但已尽全力全面、系统的为大家进行分析,部分地方涉及到较多专业用语,有疑问可评论区留言,阅读时常约5-8分钟,希望对大家有帮助。
大家好,我是一名从业多年的内科医生。说起安眠药,不瞒大家说,其实我偶尔也需要安眠药助眠,像我们经常要熬夜,生物钟极其不规律,等真的困了要睡了就是睡不着。我们人的一生中有很长时间是在睡眠中度过,它是我们所有生命活动的基础,所以良好的睡眠状态非常之重要。就有朋友可能有这样的疑问,长期服用安眠药助眠,对身体会不会有严重的伤害呢?下面我就来谈谈我的看法。

先看看自己晚上睡不着到底是哪种情况●对于普通大众来讲,很多人对于失眠的理解就是“我晚上睡不着”,我想告诉大家的是这太过表浅。失眠在临床上我们又可称之为“睡眠障碍”,那从这个诊断名词去理解,它一共可包含两层含义,一种是晚上睡眠不好,具体表现如入睡困难、夜间反复醒过来或者早醒后就再也睡不着了。另一种则是睡眠可能稍微差点,但总归还能睡着,就是第二天容易出现疲乏、总是想睡觉。
●那么根据具体的时间划分,可以分为短期睡眠障碍和长期睡眠障碍。一般短期睡眠障碍其病程不超过3周,具体原因可能是由噪音、高温、心理应激、持续性过早或过迟入睡、兴奋剂或酒精所引起的适应性睡眠障碍。这种关系倒不大,相关诱发因素消除后,失眠即缓解;而长期睡眠障碍则是指病程超过3周以上,可能是内科疾病、精神疾病和生活习惯问题引起的睡眠障碍。许多长期失眠者常找不到内科疾病或精神障碍,即使找到,治疗这些疾病也未必能改善失眠,故长期失眠应单独治疗。
●那么如果按照相关病因来分类,专业的精神卫生科医生又可将其分为①阻塞性睡眠窒息(外周性睡眠窒息、中枢性睡眠窒息),②抑郁症性睡眠障碍,③心理生理性睡眠障碍三个大方向。那么怎么去理解阻塞性睡眠窒息呢?也就是说它是以睡眠期间反复发作性呼吸暂停为特征。在这个基础上再分为“外周性睡眠窒息和中枢性睡眠窒息”。外周性睡眠窒息是舌咽组织经常性阻塞上呼吸道引起,有鼾声;中枢性睡眠窒息是呼吸中枢发出的信号周期性暂停所致,无鼾声。那么我们通过有无鼾声就可以鉴别你是外周性还是中枢性睡眠窒息。

睡眠障碍类型的深入分析●我们先来看看“外周性睡眠窒息”,这种类型的话以45岁左右多见,常见原因为肥胖(大家在生活中不妨可以关注一下,多数人打鼾的人体重都是比较胖的,脖子挺粗的)。其他原因包括扁桃体肥大、颌骨过小、肢端肥大症和糖尿病性神经病,这些因素可导致呼吸道阻塞,当不全阻塞时有鼾声,完全阻塞时窒息,而病人可因窒息而憋醒。如果是仰卧状态,那舌根后坠,窒息加重;如果是侧卧状态,舌根侧坠,窒息减轻。
●我们再来看看“中枢性睡眠窒息”,这种类型的话发生率一般随年龄而增加,究其原因多是呼吸中枢受到破坏,如罹患脑炎、髓质梗塞、延髓空洞症、橄榄体桥脑退化和阿诺尔德-希阿利畸形,当然了,不排除少数是特发性的。这种类型的话常与外周性睡眠窒息并存,而且比外周性睡眠窒息更易造成睡眠障碍,病人自己未必察觉,只是感到次日疲乏无力、记忆和注意减退、阳痿和抑郁等不适。
●下面再来谈谈抑郁症性睡眠障碍,不知道大家生活工作中有没有碰到过抑郁症患者,也可能不是专业人士,对于该病不太了解会很难理解他们的各种状态或者做的一些事情。其实个人认为这种心理、精神方面的疾病治疗起来远比躯体疾病复杂的多,由于他们都是专科专治,所以我接触的并不多,我曾经就碰到过一位罹患有“双相情感障碍”的年轻女性有过深入的交流,我们不能用我们健康人的观念去相处沟通,我们如果采用站在对方的立场去思考,其实更能理解他们,所以身边如果有这类群体,大家不要嘲笑他们,多多关心和鼓励。

●下面言归正传,根据疾病特点,由于抑郁症白天控制睡眠能力差,可能会导致白天小睡[非快眼动(NREM)睡眠]比常人多1.5小时,从而降低夜间慢波睡眠(NREM睡眠)的张力,引起快波睡眠潜伏期提前或缩短,睡眠功效降低,反复醒来和早醒。而如果剥夺抑郁症的白天睡眠,则夜间睡眠恢复正常。所以治疗这种类型的睡眠障碍主要应抗抑郁,抑郁改善后白天睡眠减少,夜间睡眠正常化;最后我们再来谈谈“心理生理性睡眠障碍”,这种类型的话主要是在该睡的场合(比如躺在床上)习惯于反复思考和烦恼,进而导致条件反射性唤醒和失眠。相反,在不该睡的场合(如开会、上课时)则无这些精神负担,反而能睡着。这种失眠的话多数需要间断服用或长期维持氟安定或硝基安定等药物治疗。

长期依靠安眠药入睡,对身体有什么严重危害?●其实看到这我相信大家对于睡眠障碍、自己为什么会失眠、可能是哪种失眠类型应该有了全新的认识。不知道在理解方面大家有没有什么困难?其实我已经尽量用通俗易懂的语言来表达了,如仍有疑问者我建议反复都几遍,理顺其中的逻辑顺序。对于长期睡眠障碍的朋友而言,可能会担心安眠药物对身体带来一定的毒副作用或者具有成瘾性,其实我们不妨换一种理解方式,高血压、糖尿病这种慢性病是不是也在长期用药?这其实是疾病治疗所决定的,就如同近视眼你要戴眼镜,那你不能说这成瘾啊,如你一日三餐要吃饭,但你不能说饭让你成瘾了啊。
●俗话说的好,是药三分毒,所以你说没有副反应也不现实。像多数的安眠药物都是在肝脏或者肾脏代谢,所以有这两个脏器基础疾病的要更重视,因为可能会带来一定的肝损、肾损或者急性肝肾功能衰竭。对于一些罹患有肺气肿等慢性肺功能障碍者也要当心,如巴比妥类催眠药物主要是通过抑制中枢神经系统而起到催眠作用,其实同时也就抑制了呼吸中枢,那么这类患者就可能服药后出现呼吸变浅、呼吸次数减少,进而加重缺氧和二氧化碳的潴留,引起紫绀,严重的导致肺水肿、呼吸肌麻痹直接死亡;如安定类安眠药(地西泮)也有抑制呼吸中枢的不良反应,这类患者服用后可导致血中二氧化碳浓度升高,呼气量显著下降,严重者也可危及生命。

怎么更安全、合理的应用各类安眠药物?●如果严格遵从医嘱,在安全剂量范围内并能排除药物服用禁忌症情况下长期服用那对身体倒不太可能对身体造成严重的危害(老年人由于代谢功能减退要注意药物蓄积)。我们最重要的是得把握好各种类型安眠药的使用原则,如针对入睡困难型,可选用诱导入睡作用快速的药物,如唑吡坦等短半衰期的药物。针对能入眠但持续时间短暂型,可选用中效药物,如艾司唑仑等,该药亦可用于兼有入睡困难者。针对夜间易醒、睡眠浅型,可选择能够延长睡眠时间的催眠药物,如唑吡坦等。
●针对早醒型,其实早醒多见于抑郁症所致失眠,可给予中长效催眠药,如氯硝西泮等。在治疗失眠的同时,要注重对原发病的治疗。那么米氮平就对早醒亦有较好的疗效。针对睡眠呼吸暂停型,那么米氮平可改善睡眠呼吸暂停低通气综合征患者夜间呼吸阻塞和觉醒频繁的症状,另外还可改善焦虑、抑郁,可作为治疗合并情绪障碍者失眠症状的首选药物。针对睡眠紊乱伴有焦虑、抑郁型,应该使用抗焦虑或抗抑郁药物治疗。如果精神异常导致睡眠紊乱的应该使用抗精神病药物治疗,必要时合并使用苯二氮卓类药物。
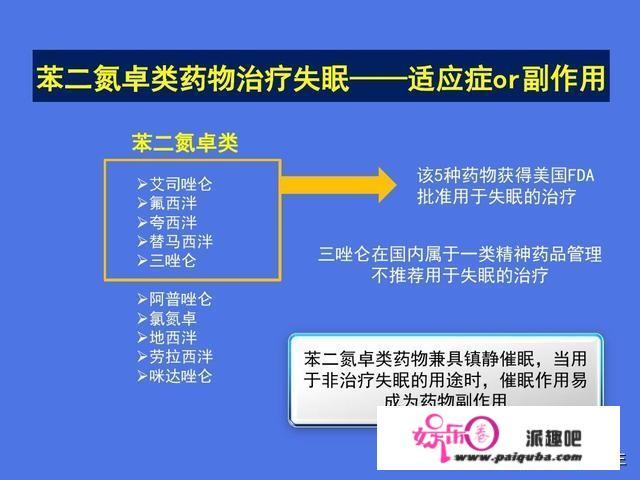
●从用药原则来讲,应小剂量开始给药,在达到有效剂量后不轻易调整药物剂量。宜短期用药,避免患者产生耐受或依赖:虽然说每个人的耐药性有个体差异,但大部分药物在连续使用后会逐渐失去疗效,靠增加剂量达到以前的疗效。但如果使用剂量达到该药的最高剂量,患者身体会处于危险之中。药物依赖是药物治疗失眠的另一个缺点,在临床治疗时应注意观察有无药物依赖现象,特别是在长期使用催眠药物后。一般而言,短期和短暂性失眠应短期使用催眠药物治疗,慢性失眠则可以长期使用最低有效剂量的催眠药物维持治疗。
●不少人比较关心具体的用药疗程,这其实是根据患者睡眠情况来调整用药剂量和维持时间,如果是短于4 周的药物干预可选择连续治疗;如果是超过4周的药物干预需要每个月定期评估,每 6 个月或旧病复发时,需对患者睡眠情况进行全面评估;必要时变更治疗方案,或者根据患者的睡眠改善状况适时采用间歇治疗。最后我还要提醒一点,任何人在用药期间要避免饮酒,尽可能不使用其他中枢抑制剂,以免引起毒性反应。 临床上失眠的成因复杂多样,不同患者个体差异大、疗效不一,安眠药种类功效禁忌又各有不同,所以不要小看“睡眠障碍”,建议失眠者应及时到正规医院精神卫生科就医、随访,不可擅自盲目用药、停药。

作者寄语:答不构成医学治疗建议,也不具备医疗指导意见,仅为健康科普所用。本人花费数小时时间综合总结而成。不加入专栏,无偿、免费的让大家阅读。愿对那些受到谣言误导、没有医学知识、健康保健观念群体有所帮助。如果学到了,不要吝啬,献个爱心,点个赞,转发一下帮助更多人,感谢支持。




我来回答